
更年期障害・ホルモン異常の治療薬

更年期障害・ホルモン異常の治療薬
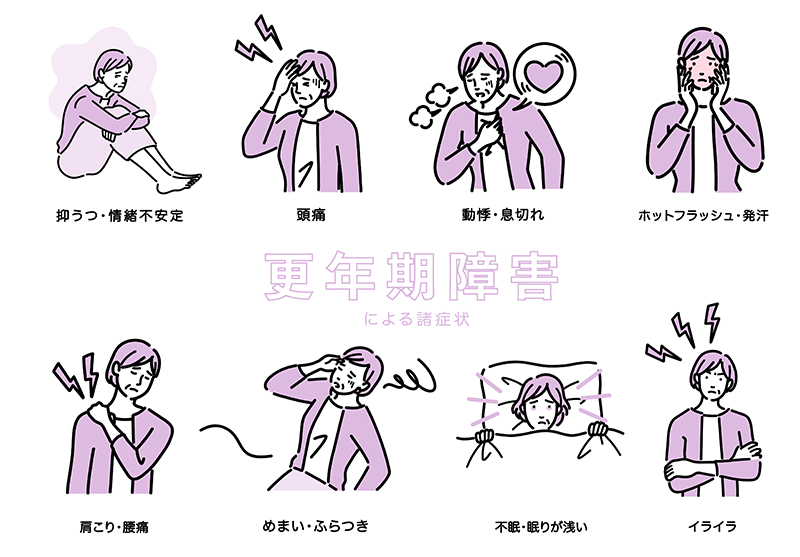
更年期障害は、閉経前後(一般に45〜55歳)に女性ホルモン(エストロゲン)が急減することで起こる心身の不調の総称です。代表的な症状はホットフラッシュ(のぼせ・発汗)、不眠、イライラ、動悸、頭痛、関節痛、記憶・集中の低下など。症状の出方や強さは個人差が大きく、生活や仕事の質(QOL)を左右します。男性にも同様の症状が見られることがあります(男性更年期障害、LOH症候群)
女性の場合、45~55歳は更年期障害が起こりやすいです。特に閉経前後の女性ホルモンの急激な低下や生活習慣の乱れ、ストレス、喫煙・飲酒などが原因で起こるケースが多いです。規則正しい生活やストレス対策、適度な運動などを心がけることで、更年期障害を予防・軽減することが期待できます。
| 分類 | 主な薬名 | 主な効果 | 注意点 |
|---|---|---|---|
| ホルモン補充療法(HRT) | エストラジオール貼付/ジェル (例:エストラーナ®/ル・エストロジェル®) +黄体ホルモン(例:デュファストン® 等) |
ほてり・発汗・不眠・情緒不安・ 生活の質(QOL)改善、骨量低下の抑制 |
乳腺/子宮の検診・血栓リスク評価が必須。 子宮ありは原則黄体ホルモン併用。 |
| 漢方薬 | 加味逍遙散・桂枝茯苓丸・ 当帰芍薬散・酸棗仁湯 など |
自律神経の調整、のぼせ/冷え、 イライラ、不眠、むくみ等を体質別に改善 |
効果発現に時間差。体質不一致で 胃部不快など。処方間の併用バランスに留意。 |
| 抗うつ薬・抗不安薬 | SSRI/SNRI(例:パロキセチン、デュロキセチン等) /短期的ベンゾ系 |
抑うつ・不安・睡眠障害の軽減。 ホットフラッシュにも一定の改善報告。 |
眠気/ふらつき・離脱症状への配慮。 漸減・治療計画の共有が重要。 |
| 睡眠改善薬 | 非ベンゾ系睡眠薬 (ゾルピデム、エスゾピクロン 等) |
入眠/中途覚醒の改善 (短期的使用が主) |
依存・転倒/健忘のリスク。 睡眠衛生指導と併用を推奨。 |
| 自律神経調整薬 | トフィソパム 等 | 動悸・発汗・倦怠感など 自律神経症状の安定化 |
併用薬との相互作用に注意。 症状推移で休薬評価。 |
| 骨粗鬆症治療薬 | ビスホスホネート、活性型ビタミンD など | 閉経後骨量低下の 抑制・骨折リスク低減 |
服用姿勢/胃食道刺激対策など レジメン遵守が鍵。 |
| 補助療法 | プラセンタ製剤、エクオール/ 大豆イソフラボン など |
ホットフラッシュ・倦怠感・ 肌/粘膜乾燥の補助的改善 |
医薬品ではないものもあり個人差。 過量摂取/併用に注意。 |
| 年代 | 主な症状傾向 | おすすめ治療 | 補助アプローチ |
|---|---|---|---|
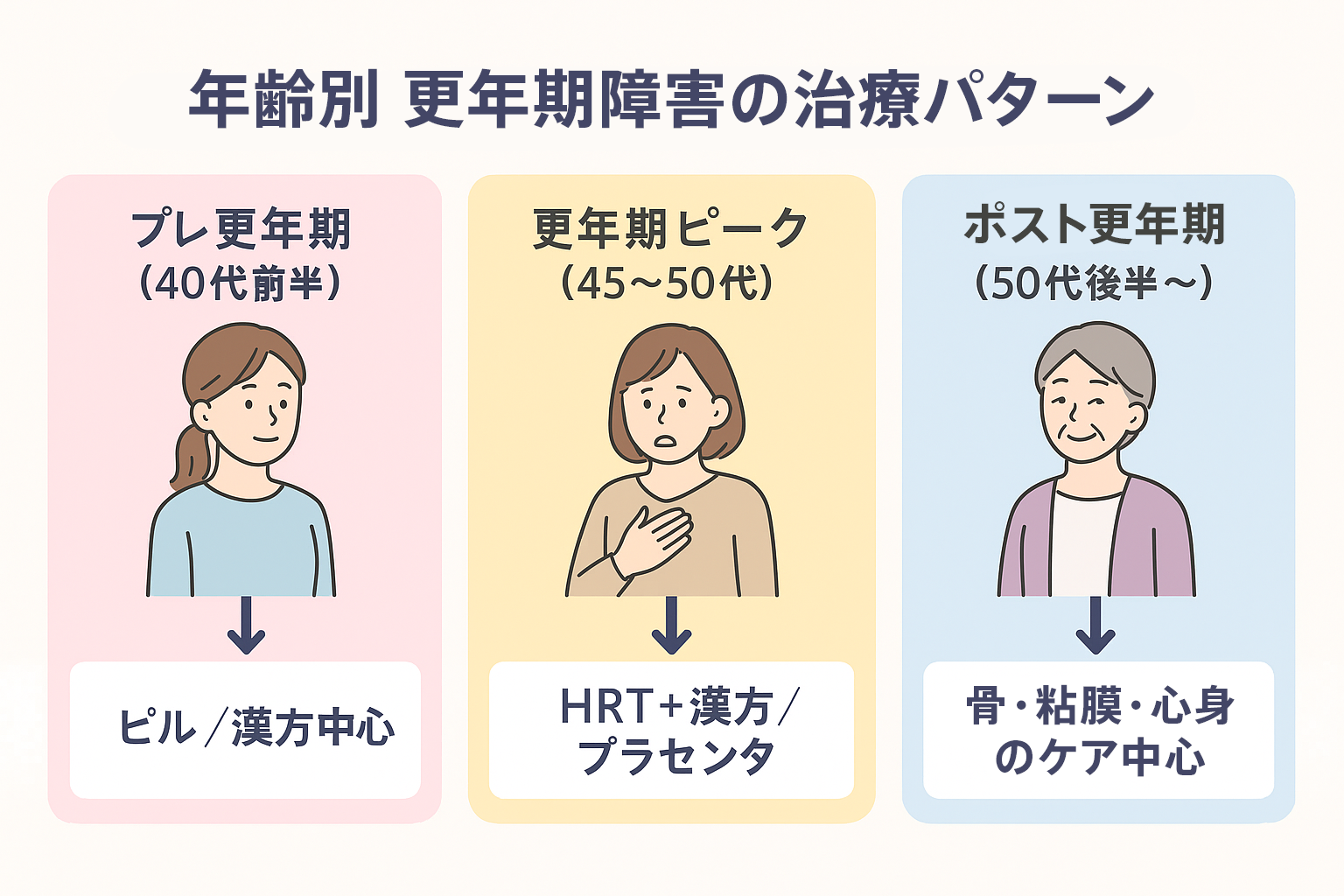
| 40〜45歳(プレ更年期) | 周期不順、PMS悪化、 軽いホットフラッシュ、イライラ/不安 |
低用量ピル or 低用量HRT、 漢方(当帰芍薬散/加味逍遙散)、必要時に抗不安薬少量 |
睡眠衛生・軽運動、エクオール、 カフェイン/アルコール調整 |
| 46〜50歳(更年期ピーク) | のぼせ・発汗、倦怠感、 不眠、情緒不安、肩こり/動悸 |
ホルモン補充療法(貼付/ジェル中心)、 漢方(加味逍遙散/桂枝茯苓丸)、SSRI/SNRI、プラセンタ |
呼吸法・ヨガ・筋トレ、 冷え対策、定期検診 |
| 51〜55歳(閉経前後) | 発汗持続、抑うつ/不安、 睡眠障害、倦怠感 |
ホルモン補充療法継続(子宮ありは黄体ホルモン併用)、 精神症状強ければSSRI等、漢方(加味逍遙散+酸棗仁湯) |
骨密度検査、Ca/ビタミンD、 ウォーキング・温浴 |
| 56〜60歳(閉経後安定期) | 骨密度低下、関節痛、皮膚/粘膜乾燥、 尿もれ・膣違和感 |
ホルモン補充療法継続または 局所エストロゲン、 骨粗鬆症薬、プラセンタ/保湿 |
筋トレ+有酸素、たんぱく質 ビタミンD確保、日光曝露 |
| 61歳以降(ポスト更年期) | 骨粗鬆症/関節痛、高血圧 脂質異常、抑うつ傾向・不眠 |
ホルモン補充療法終了後は 骨粗鬆症薬へ移行、抗うつ薬 睡眠薬、漢方(六君子湯/補中益気湯) |
筋力維持、減塩・バランス食、 社会参加/趣味活動 |
更年期障害の主な原因は女性ホルモン(エストロゲン)の減少であるため、ホルモン補充療法が有効です。更年期症状の改善だけでなく、高コレステロール血症や動脈硬化、骨粗鬆症、認知症の予防にも効果があります。
ホルモン治療に抵抗がある方は、漢方薬による治療を行います。漢方薬は女性と相性が良いものが多く、東洋医学的な診察(脈の強さ、舌の色、お腹や背中の診察など)をすることによって、最適な漢方薬を処方します。
精神症状が主な方や軽度な方には抗不安薬やサプリなど、一人ひとりに合わせて治療方法を選択していきます。
つらい症状を我慢せずに、まずはご相談ください。
| 薬の種類 | 主な効果 | 副作用・リスク | モニタリング |
|---|---|---|---|
| ホルモン補充療法(HRT) | ホットフラッシュ、不眠、 気分症状、泌尿生殖症状の改善 |
乳がん/子宮体がんリスクの 評価、血栓症、乳房張り、不正出血 |
乳腺検査・子宮検診、 血栓リスク因子確認、最小有効量で定期見直し |
| 漢方薬 | イライラ、冷え、のぼせ、 むくみ、睡眠の質の改善 |
体質により効き目に差。 稀に肝機能障害、偽アルドステロン症(甘草含有) |
症状変化の観察、 必要に応じ血液検査(肝機能・電解質特にカリウム) |
| サプリ/市販薬 | 軽症の自覚症状の 補助的改善 |
品質差・過量摂取、 薬物相互作用 |
成分・用量の確認、 医師や薬剤師への相談 |
| 抗うつ薬・抗不安薬 | 抑うつ・不安・睡眠障害の改善、 ホットフラッシュ頻度低減例あり |
眠気、吐き気、性機能低下 、離脱症状(特にベンゾ系の長期使用に注意) |
副作用教育、漸減中止計画、 転倒・運転リスク配慮 |
| 比較項目 | 処方薬(医療用医薬品) | 市販薬(一般用医薬品) |
|---|---|---|
| 目的 | 医師の診断に基づき、 特定症状/原因に集中して効かせる |
自己判断でも安全に使えるよう、 幅広い症状を穏やかに症状をカバーできる構成 |
| 対象 | 更年期障害と診断された患者 | 「なんとなく不調」を自覚する方 |
| 成分選定 | 必要成分を治療に必要な量で オーダーメード |
複数成分を低〜中用量で分散配合 しているため不要な成分も多い |
| 制度上の上限 | 医師管理下で有効量を確保可能 | 最大含有量に規制があり効果が薄い |
| 成分/製剤 | 処方薬の一般的1日量 | 市販薬の配合傾向 | 含意 |
|---|---|---|---|
| 加味逍遙散(抽出乾燥エキス換算) | 約7.5g(満量相当) | 約3.3g前後(製品により差) | 単独満量と比べ濃度が不足しやすい |
| 当帰芍薬散/桂枝茯苓丸 等 | 各7.5gを症状・体質で選択 | 未配合か、含まれても低用量 | 体質特化の“狙い撃ち”が難しい |
| エストロゲン(HRT) | 貼付/ジェルで有効血中濃度を維持 | 市販での取り扱いなし | ホットフラッシュの根本是正は困難 |
| ビタミン/ミネラル | 欠乏時に単剤で適量処方 | 総合的に少量ずつ | “まんべんなく”だが有効域に届きにくい |
※含有量は代表的な目安です。実際の製品規格は各添付文書をご確認ください。
| 主訴 | 処方薬のアプローチ | 市販薬のアプローチ | 要点 |
|---|---|---|---|
| のぼせ・発汗 | HRTでエストロゲン不足を根本から治療 | 生薬の血流/自律神経調整で間接的改善 | 根本改善はHRTが優位 |
| イライラ・不安 | SSRI/SNRIや加味逍遙散で神経伝達を最適化 | 少量生薬+ビタミンで穏やかに平均化 | 症状強い場合は処方薬が適す |
| 冷え・むくみ | 当帰芍薬散/桂枝茯苓丸などを体質別に選択 | 多成分の平均化のため体質別の効力が弱い | 個別最適の差が出やすい |
| 不眠/抑うつ | 睡眠薬/抗うつ薬を用量調整 | 鎮静系生薬は穏やかで補助的 | 中等度以上は処方薬が主軸 |
処方薬は「症状に必要な成分を十分量」投与するため狙い撃ちの効果が得やすい一方、
「市販薬」は、症状に対して不要な成分も多く、「幅広く穏やか」に効く設計で、軽症〜様子見の場面での自己ケアとして位置づけるのが妥当です。
そのため症状をしっかり治療していきたい方は、処方薬のほうがコスト・治療効果・治療期間・安全面で優れているといえるでしょう。

正常な月経周期は25~38日間(月経初日から次の月経までの日数)で、出血は3~7日間続くといわれています。
月経の初日から次の月経までの間に、卵巣と子宮が妊娠の準備を行います。
月経周期の前半では、卵巣から出る女性ホルモンの作用で、子宮は受精卵を着床しやすくするために子宮内膜を少しずつ厚くします、卵巣では卵子が成熟していきます。
月経が規則的な場合、月経と次の月経の間の中間くらいで排卵が起こります。卵巣と子宮の間の卵管という細い管のところで精子と出会い受精卵になります。受精卵は卵管を子宮に向かって進み、1週間から10日くらいして厚くなった子宮の内膜にくっつきます。これを着床と言います。その後も、卵巣から出る女性ホルモンが子宮の中で受精卵が成長していくのをサポートしていきます。
ところが、受精卵が子宮に着床できなかった場合には、次の妊娠に向けて、子宮の内膜は子宮から剥がれて出血とともに排出されます。この現象が月経になります。
月経不順とは、月経の周期が乱れたり、月経が長期間来なかったりすることです。ほとんどの場合、女性ホルモンのバランスの乱れによっておこりますが、それ以外に甲状腺ホルモンやプロラクチン(下垂体ホルモン)などの異常によっても月経不順を来たすことがあります。
ストレスをはじめ、過度な運動やダイエット、太りすぎなどの生活習慣が原因のこともあります。月経不順が続くと、いざ妊娠したいと思ったときに妊娠しづらかったりします。
さらに月経不順の治療は、数ヶ月から数年間かかることもありますので、早めに原因について調べておく必要があります。
治療は、ホルモン治療から漢方薬による治療まで様々あります。患者様おひとりお一人に最適な治療をご提案できるように診察させていただきます。
生理期間以外や、閉経後の腟からの出血を「不正出血」と言います。
閉経前の方の不正出血は、子宮のがんや性感染症などの症状のこともあり、そのような悪い病気ではないことが否定できれば、排卵時の出血や、ホルモンバランスの乱れによるものと判断することができます。
きっと大丈夫だろうとご自身で判断せずに、一度ご相談いただき、検査を受けることをおすすめします。
特に、閉経後の不正出血は、病気のサインであることも多いため、必ず早めに受診してください。
PMS/PMDDは月経周期と関連することから、女性ホルモンが関係していることが指摘されていますが、はっきりとした原因は解明されていません。
近年では、PMS/PMDDの発症には感情に関わる神経伝達物質の量や働きが関与しているのではないかということが指摘されており、こういったホルモンや神経伝達物質などの体内環境に加え、ストレスなどのさまざまな外部からの要因が合わさり、PMS/PMDDが引き起こされるといわれています。
月経前、3~10日の間に起こる心身の様々な不快症状で、月経開始とともに急速に軽快・消失します。身体的症状としては、頭痛、手足のむくみ、腹部膨満感、乳房痛・緊満感などがあります。精神的症状としては情緒不安定、イライラ、抑うつ、不安感、眠気、倦怠感などがあります。
月経前に毎月出現し、月経開始後に緩和することが特徴であるため、診断ではまず出現症状を記録し、月経周期との関連を確認します。適度な運動で生活習慣の改善、鎮痛薬、低用量ピルなどのホルモン剤、利尿系漢方薬などに効果があります。

ホットフラッシュは2〜4週間で自覚的改善が始まり、3か月程度で安定することが多いです。用量・剤形調整で最小有効量を目指します。
可能性はありますが、乳腺専門の評価を含め個別リスクの検討が必須です。貼付剤など経皮投与は全身リスクを下げうるため選択肢になります。
目安は2〜8週間。体質や処方により差があるため、3か月をめどに見直します。むくみやだるさが増す場合はご相談ください。
成分により相互作用の可能性があります。大豆イソフラボン等は用量に注意し、処方薬と併用する際は必ずご相談ください。
就寝前のカフェイン/アルコール回避、就寝1時間前の入浴(40℃・10〜15分)、寝室温度の最適化(目安18〜20℃)が有効です。